Почему вакцины против коронавируса появились так быстро?
Стремительное появление «антиковидных» вакцин связано не с тем, что их «недоисследовали», а с тем, что новая эпидемия всех напугала.
Многих смущает скорость, с которой у нас появились вакцины против нового коронавируса. Кажется, что они недоисследованы, что не все побочные эффекты нам известны, а чтобы они стали известны, нужно подождать год-два-три-… и т. д. Чтобы избавиться от таких страхов, нужно более-менее точно представить, что означает разработка вакцины, и какие этапы она проходит, прежде чем попадает к нам. Как только мы это представим, мы сразу поймём, почему вакцины от SARS-CoV-2 так выиграли во времени.
В статье «Как работает вакцина» мы говорили о том, в чём тут дело, но очень коротко. В недавней статье на портале ScienceNews те же самые причины разбирают более подробно, и разбирают преимущественно на примере вакцин Pfizer и Moderna. Напомним, что обе вакцины представляют собой заключённую в липидных пузырьках вирусную РНК, которая кодирует белок коронавируса. Липидные пузырьки служат посылочными ящиками: в них РНК остаётся сохранной и в них ей проще проникнуть внутрь наших клеток. Попав в клетку, РНК высвобождается из липидного пузырька, и её тут же подхватывают клеточные машины, которые занимаются синтезом белка. Клетка синтезирует вирусный белок и выставляет его на своей наружной мембране. Здесь торчащий вирусный белок (точнее, его фрагменты) обнаруживают иммунные клетки и запускают лёгкую иммунную реакцию. Теперь иммунитет знает, как выглядит белок нового коронавируса. Когда настоящий вирус попадёт в организм, иммунитет включит синтез нужных антител, активируются иммунные клетки, запомнившие вирусный белок, и организм быстро избавится от коронавируса – до настоящей болезни дело не дойдёт.
Чтобы сделать такую вакцину, нужно знать устройство вируса – иначе мы не сможем выбрать правильный вирусный белок, который лучше всего подходит для тренировки иммунитета. И нужно знать вирусный геном, иначе мы не сможем синтезировать РНК, которая будет кодировать вакцинный белок. Когда-то давно чтение нуклеиновых кислот действительно было нетривиальной задачей, но сейчас это лабораторная рутина. Для примера в статье приводят такие цифры: геном человека расшифровывали почти 13 лет, с 1990 по 2003 (на всякий случай уточним, что часть ДНК осталась нерасшифрованной). Чтобы сейчас прочитать тот же объём генетической информации, нам потребуется всего несколько дней, или несколько недель, но уж точно не годы. Геном вируса по размерам несопоставим с человеческим, и прочесть его уж точно не составляет труда (даже с учётом того, что коронавирусы хранят свои гены не в ДНК, а в РНК).
С другой стороны, сам по себе SARS-CoV-2 – это не абсолютно новый вирус. Исследователи долгие годы изучали его близких родственников SARS-CoV и MERS-CoV; первый был причиной вспышки атипичной пневмонии в 2002–2003 гг., второй называют вирусом ближневосточного респираторного синдрома, первые случаи которого были зарегистрированы в 2012 году. Есть и другие коронавирусы, которые пользуются большим или меньшим исследовательским вниманием. К появлению SARS-CoV-2 общее устройство коронавирусов уже было известно. Мало кто сомневался, что для иммунизации стоит выбрать пресловутый «коронный» S-белок, который торчит на поверхности вирусной частицы и на который в первую очередь натыкаются клетки, в том числе и иммунные. Именно S-белок закодирован в РНК вакцин Pfizer и Moderna (и в ДНК вакцины «Спутник V», и Oxford–AstraZeneca).
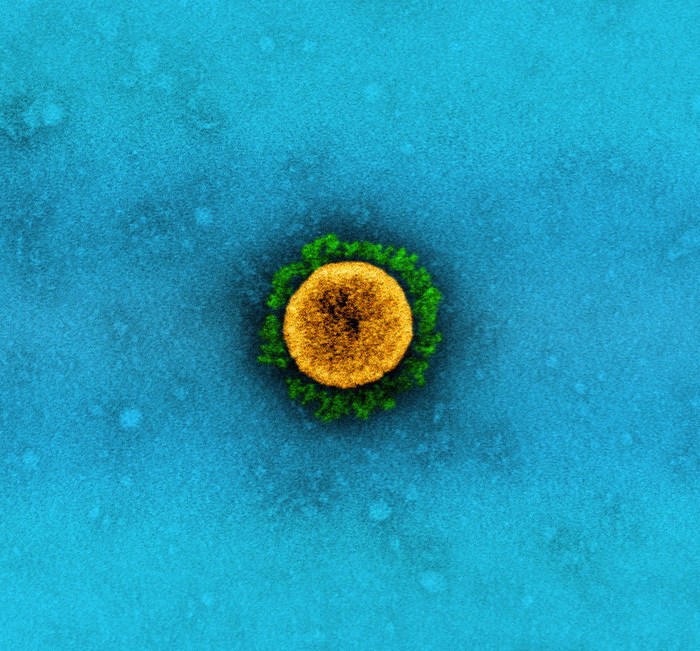
На поверхности SARS-CoV-2, как у всех коронавирусов, есть «корона» из торчащих молекул S-белка, с помощью которого коронавирус проникает в клетку. (Фото: NIAID / Flickr.com)
Что до системы доставки – то есть липидных частиц – то их тоже не вчера придумали. В липидных пузырьках нет ничего специально вакцинного, их нагружают всем, чем только можно, и работают с ними уже не один десяток лет. Работают в том числе и в клинике: например, в 2013 году первые добровольцы получили РНК-вакцину от бешенства, которая выглядела так же, как обсуждаемые РНК-вакцины от коронавируса – молекула РНК в липидной оболочке. Та вакцина от бешенства оказалась не очень эффективной, однако эти эксперименты показали, что сам метод липидных пузырьков вполне безопасен. Другой пример – лекарство патисиран, о котором мы недавно вспоминали в связи лечением некоторых сложных заболеваний. Это тоже РНК в липидном пузырьке: пузырёк проникает в клетку, РНК высвобождается и подавляет синтез опасного белка. Патисиран давно уже не экспериментальное лекарство, его вовсю используют для лечения кардио- и нейропатий, связанных с накоплением белковых отложений в нервах и сердечной ткани.
Итак, даже для РНК-вакцин, которые неспециалисту кажутся самоновейшей инновацией, не пришлось ничего выдумывать – все процедуры для их сборки были уже созданы и обкатаны в разных лабораториях. Безопасность аналогичных препаратов тоже уже проверяли раньше. Но, так или иначе, новую вакцину всё равно нужно тестировать. Для тестирования нужны добровольцы. И сильно ошибается тот, кто думает, что добровольцев обычно легко найти. Когда в 2013 году начали испытывать РНК-вакцину от бешенства, то за 813 дней удалось найти только 101 человека.
А вот на одном из этапов клинических испытаний противокоронавирусной вакцины от Pfizer за 16 недель нашлось более 43 тысяч добровольцев. И это были именно добровольцы, а не жертвы так называемого административного ресурса (такой вариант тоже возможен, но его мы сейчас не обсуждаем). Даже если отбросить разницу между числом человек, то на поиск добровольцев на вакцину от бешенства ушло почти на два года больше. Мы привыкли, что в клинических испытаниях чем больше человек, тем надёжнее результат – теперь представим, сколько уходит времени на то, чтобы найти тех, кто составит нам внушительную статистику. Разумеется, в случае с вакциной от SARS-CоV-2 свою роль сыграла эпидемическая паника: множество людей оказались, что называется, в теме. Бешенство сейчас такой популярностью похвастаться не может.
После того, как добровольцам ввели вакцину, нужно убедиться, подействовала ли она. Здесь мы сравниваем тех, кто получил вакцину, и контрольную группу, которая тоже участвует в исследовании, но вакцину не получает. Тут многое зависит от вируса. Испытания вакцины против SARS-CоV-2 прошли так быстро ещё и потому, что он стремительно распространяется, что им можно заразиться воздушно-капельным путём. То есть можно очень быстро понять, насколько по-разному заражаются те, кого привили, и те, кого не привили. Для вакцины Pfizer здесь достаточно было подождать 105 дней. А вот если вирус передаётся половым путём, то тут результатов придётся ждать долго. Когда испытывали вакцину против вирусов папилломы человека (которые как раз половым путём и передаются), то пришлось ждать 529 дней (то есть 1,4 года) года, чтобы посчитать разницу в заражаемости между привитыми и непривитыми.
Наконец, любое лекарство должно пройти через государственные надзорные органы. В США это знаменитое FDA, Food and Drug Administration, то есть Управление еды и лекарств – или, более официально и более корректно, Управление по санитарному надзору за качеством пищевых продуктов и медикаментов. В подобных организациях всегда есть целая очередь медицинских препаратов, требующих рассмотрения и оценки. У FDA в среднем уходит около 10 месяцев на то, чтобы определиться в отношении нового препарата. Но с коронавирусом, в силу особых обстоятельств, Управлению пришлось ускориться: вакцины против SARS-CoV-2 рассматривали вне очереди, и на вакцину Pfizer ушёл всего 21 день, а на вакцину Moderna – 19.
ScienceNews пишет, что если учесть только ускоренную регистрацию, ускоренный набор добровольцев и ускоренное получение данных об эффективности (в силу особенностей самого вируса), то выигрыш во времени для коронавирусных вакцин составляет около 4 лет. Заметим, нигде в этих четырёх годах речь не идёт о «недоисследованности» – причины того, что вакцины появились так быстро, здесь совсем другие.
Если добавить сюда то, о чём говорилось в начале – что платформы для сборки вакцинных препаратов были уже давно сконструированы и испытаны, и если вспомнить, что исследователям нередко приходится искать средства на свои эксперименты и выбивать административные разрешения, то к четырём годам выигрыша во времени можно добавить ещё несколько лет. (Кстати, если бы в своё время удалось довести до конца вакцину против SARS-CoV, вируса атипичной пневмонии, то вакцина против нового коронавируса была бы готова ещё быстрее. Однако атипичная пневмония быстро кончилась сама собой, и исследования свернули.)
Разумеется, кроме РНК-вакцин Pfizer и Moderna есть и другие, использующие иные подходы. И в других странах есть свои особенности в административном устройстве науки, и свои государственные органы, которые оценивают научные результаты. Тем не менее, всё вышеперечисленное относится и к другим вакцинам тоже, и потому вряд ли стоит шарахаться от них только лишь потому, что на их разработку ушло не сто лет, а гораздо меньше.



